Zapalenie oskrzeli, antybiotyki (dziecko)
Zapalenie oskrzeli oznacza stan zapalny i obrzęk kanalików powietrznych („oskrzeli”) w płucach. Często wywołane jest przez infekcję. Objawy to suchy, szczekający kaszel, który nasila się nocą. Chory może odkrztuszać żółto-zieloną wydzielinę. Dziecko może także szybko oddychać, mieć płytki oddech lub rzęzić przy oddychaniu. Może też mieć gorączkę. Inne objawy to zmęczenie, dyskomfort w klatce piersiowej i dreszcze.
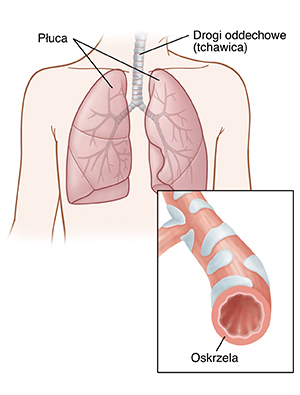
Chorobą można zarazić się od innych ludzi – chory zaraża w ciągu kilku dni od zachorowania. W powietrzu rozprzestrzenia się poprzez kaszel i kichanie. Do zarażenia dochodzi również przez bezpośredni kontakt. Na przykład przez dotykanie swoich oczu, nosa lub ust po dotknięciu chorej osoby.
Zapalenie oskrzeli jest wywoływane przez bakterie. Jest to choroba leczona antybiotykami. Leki podaje się również, aby złagodzić objawy choroby. Mogą się one utrzymywać się nawet do 2 tygodni. Kaszel może jednak trwać o wiele dłużej.
Leczenie w domu
Przestrzeganie tych wskazówek pomoże odpowiednio zadbać o dziecko w domu.
Podstawowe wskazówki dotyczące leczenia
-
Przed i po wykonaniu czynności pielęgnacyjnych przy dziecku należy dobrze umyć ręce czystą, bieżącą wodą z mydłem. W ten sposób można zapobiec rozprzestrzenianiu się infekcji.
-
Chroń dziecko przed narażeniem na dym tytoniowy. Może nasilić objawy choroby.
Podawanie leków
-
Podawaj dziecku antybiotyki dokładnie zgodnie z zaleceniem. Nie przerywaj kuracji antybiotykowej, nawet gdy dziecko poczuje się lepiej. Upewnij się, że dziecko przyjęło całe opakowanie antybiotyków.
-
Lekarz może zapisać dziecku lek rozszerzający oskrzela. Ułatwia on oddychanie. Lek ten ma postać sprayu lub inhalatora. Może też być w postaci płynnej do inhalacji przy użyciu nebulizatora. Upewnij się, że dziecko przyjmuje leki dokładnie zgodnie z zaleceniami. Podając dziecku leki, należy przestrzegać wszystkich zaleceń.
-
Zdarza się, że pediatra zapisuje leki przeciwkaszlowe, przeciwbólowe lub przeciwgorączkowe.
-
Możesz zastosować leki przeciwgorączkowe lub przeciwbólowe dostępne bez recepty, kierując się wiekiem i masą ciała dziecka. Jeśli dziecko cierpi na chorobę wątroby lub nerek, należy porozmawiać z lekarzem przed zastosowaniem tych leków. Należy porozmawiać wcześniej z lekarzem, jeśli dziecko miało wrzody na żołądku albo krwawienie z przewodu pokarmowego.
-
Nie podawaj dziecku aspiryny. Nigdy nie podawaj aspiryny osobom poniżej 18. roku życia, które mają infekcję wirusową lub gorączkę. Przyjmowanie aspiryny może doprowadzić do uszkodzenia mózgu lub śmierci.
-
Nie podawaj dziecku żadnych innych leków bez wcześniejszego zasięgnięcia opinii lekarza.
-
Nie należy podawać dzieciom poniżej 6. roku życia leków na kaszel lub przeziębienie, chyba że za radą lekarza. Takie leki nie pomagają małym dzieciom. Mogą wywoływać ciężkie działania niepożądane.
Leczenie kataru
-
Lekarz może zalecić stosowanie wody morskiej (soli fizjologicznej) do czyszczenia nosa. Mają pomóc rozrzedzić wydzielinę w nosie. Nie potrzeba na to recepty. Można też po prostu rozpuścić 1/4 łyżeczki soli kuchennej w filiżance wody. Należy wpuścić 2 lub 3 krople soli morskiej do każdej dziurki przed wydmuchaniem nosa przez dziecko. Nos należy czyścić dziecku przed jedzeniem i snem.
-
Starszemu dziecku należy pomóc dobrze wydmuchać nos. Po użyciu chusteczek higienicznych należy umyć ręce.
-
W przypadku młodszych dzieci trzeba odessać wydzielinę z nosa, używając soli morskiej i gruszki. W razie problemów z użyciem gruszki należy zasięgnąć porady pediatry lub farmaceuty. Po użyciu gruszki lub chusteczek higienicznych należy umyć ręce.
-
Aby ułatwić dziecku oddychanie w nocy, należy stosować w jego sypialni nawilżacz powietrza. Codziennie czyść nawilżacz i wycieraj go do sucha. Należy to robić, aby zapobiec namnażaniu się bakterii i powstawaniu pleśni. Nie używać nawilżaczy generujących parę wodną. Istnieje ryzyko oparzeń.
-
Dziecko może odczuwać poprawę, siedząc w zaparowanej łazience przez maksymalnie 10 minut.
Podawanie płynów
-
Zadbaj, aby dziecko piło dużo płynów. Zapobiegniesz w ten sposób odwodnieniu i rozrzedzisz wydzielinę w płucach.
-
Dzieci powyżej 1. roku życia: Z pewnością chętnie wypiją zimne napoje, zjedzą mrożony deser lub sorbet. Ewentualnie ciepłą zupę lub napoje z cytryną i miodem. Nie należy podawać miodu dzieciom poniżej 1. roku życia.
-
W przypadku dzieci poniżej 1. roku życia: Należy podawać dziecku niewielkie ilości mleka własnego, sztucznego lub napoju nawadniającego. W razie potrzeby można użyć zakraplacza. Należy podać 1–2 łyżeczki co 10–15 minut. Niemowlę może być w stanie pić tylko przez krótką chwilę. W przypadku karmienia piersią należy odciągnąć mleko i przechować do późniejszego użycia. Pomiędzy karmieniami stosować doustny płyn nawadniający. Można go kupić w sklepie spożywczym lub aptece. Nie potrzeba na to recepty.
Ułatwienie wypoczynku podczas snu
-
Dziecku należy zapewnić dużo wypoczynku. Podczas tej choroby dziecko często ma problemy ze snem.
-
Dzieci od 1. roku życia: Dziecko powinno spać z głową nieco uniesioną względem reszty ciała. Dzięki temu będzie mu łatwiej oddychać. Jeśli jest taka możliwość, można nieco unieść zagłówek łóżka. Można też unieść dziecku głowę i górną część ciała, stosując poduszki. Porozmawiaj ze swoim lekarzem, jak wysoko możesz ułożyć głowę w przypadku swojego dziecka.
-
Niemowlęta poniżej 1. miesiąca życia: Nigdy nie wolno używać poduszek ani kłaść dziecka spać na brzuszku ani na boku. Niemowlęta poniżej 12. miesiąca życia powinny spać na płaskiej powierzchni na plecach. Nie kłaść dziecka do snu w foteliku samochodowym, spacerówce, huśtawce, nosidle ani chuście. Jeśli dziecko zaśnie w takim miejscu, należy je jak najszybciej przenieść na płaską, twardą powierzchnię.
Kontrola stanu zdrowia
Zgłoś się na kontrolę do lekarza z dzieckiem, chyba że ten zaleci inaczej.
Kiery wezwać pomoc
Zadzwoń do lekarza w przypadku wystąpienia któregokolwiek z poniższych zdarzeń:
-
Gorączka (patrz Gorączka u dzieci poniżej)
-
Objawy nie zmniejszają się po 2 do 3 dniach
-
Objawy się nasilają
-
Po kilku dniach wciąż występują trudności z oddychaniem
-
Utrata apetytu lub problem z karmieniem dziecka
-
Dziecko wykazuje objawy odwodnienia, takie jak suche usta, płacz bez łez lub mniejsza ilość moczu niż zwykle
Zadzwoń pod numer 911
Zadzwoń pod numer 911 w przypadku wystąpienia któregokolwiek z poniższych:
-
Trudności z oddychaniem nasilają się
-
Rzężenie nasila się
-
Mocna senność lub problemy z wybudzaniem się
-
Dezorientacja
-
Omdlenie
-
Odkrztuszanie krwi
-
Usta lub skóra stają się niebieskie, fioletowe lub szare
-
Brak możliwości mówienia lub reagowania
Gorączka u dzieci
Aby zmierzyć dziecku temperaturę, należy używać termometru elektronicznego. Nie wolno używać termometru z rtęcią. Istnieją różne rodzaje termometrów elektronicznych i różnie się ich używa. Są to:
-
Doodbytniczy. U dzieci poniżej 3 roku życia najdokładniejszego pomiaru dokonuje się w odbycie.
-
Czołowy. Spełnia swoją rolę w przypadku dzieci od trzeciego miesiąca życia. Jeśli dziecko młodsze niż 3 miesiące wykazuje objawy choroby, można użyć takiego termometru w celach poglądowych. Jednak pediatra może chcieć potwierdzić temperaturę w pomiarze poprzez odbyt.
-
Douszny. Pomiary temperatury w uchu są prawidłowe po 6. miesiącu życia, jednak nie wcześniej.
-
Pachowy. To najmniej wiarygodny sposób pomiaru temperatury, jednak można użyć takiego termometru w celach poglądowych. Jednak pediatra może chcieć potwierdzić temperaturę w pomiarze poprzez odbyt.
-
Doustny. Nie należy używać takiego termometru u dzieci młodszych niż 4 lata.
Termometru doodbytniczego należy używać ostrożnie. Zawsze należy stosować się do zaleceń producenta odnośnie do poprawnego użycia. Termometr należy włożyć delikatnie. Oznacz termometr używany doodbytniczo, tak aby przypadkowo nie użyć go doustnie. W razie pomyłki może dojść do zakażenia bakteriami ze stolca. Jeśli nie czujesz się komfortowo, używając termometru doodbytniczego, zapytaj pediatrę, którego typu najlepiej używać w zamian. Rozmawiając z pediatrą o gorączce u dziecka, poinformuj, w jaki sposób została zmierzona temperatura.
Poniżej znajdują się wskazówki, jak poznać, czy dziecko ma podwyższoną temperaturę. W zależności od dziecka pediatra może podać różne wartości. Stosuj się do konkretnych zaleceń pediatry.
Interpretacja temperatury u niemowląt poniżej 3. miesiąca życia:
-
Pomiar doodbytniczy lub czołowy: temperatura wynosząca bądź przekraczająca 100,4°F (38°C)
-
Pomiar pod pachą: temperatura wynosząca bądź przekraczająca 99°F (37,2°C)
Interpretacja temperatury u dziecka od 3. do 36. miesiąca życia (3. roku życia):
-
Pomiar doodbytniczy, czołowy lub w uchu: temperatura wynosząca bądź przekraczająca 102°F (38,9°C)
-
Pomiar pod pachą: temperatura wynosząca bądź przekraczająca 101°F (38,3°C)
Pediatrę należy wezwać w poniższych przypadkach:
-
Powtarzająca się temperatura wynosząca lub przekraczająca 104°F (40°C) u dziecka w dowolnym wieku
-
Temperatura wynosząca lub przekraczająca 100,4°F (38°C) u niemowlęcia poniżej 3. miesiąca życia
-
Gorączka trwająca ponad 24 godziny u dziecka poniżej 2. roku życia
-
Gorączka trwająca przez 3 dni u dziecka powyżej 2. roku życia